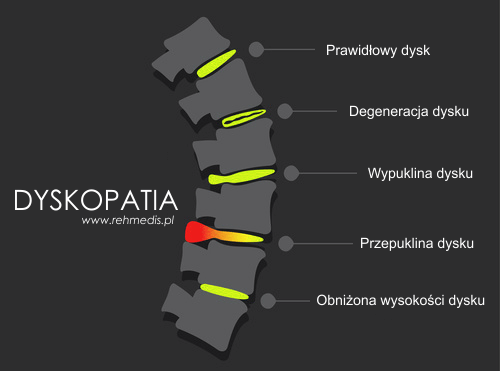
Dyskopatia to choroba krążka międzykręgowego, która najczęściej obejmuje odcinek lędźwiowy i szyjny kręgosłupa (rzadziej odcinek piersiowy). Jest to choroba, która w konsekwencji powoduje ucisk i podrażnienie rdzenia kręgowego, korzeni nerwowych lub innych elementów kanału kręgowego.
Pierwsze objawy dyskopatii najczęściej są nieodczuwalne lub ich stopień bólu jest tak niewielki, że są ignorowane, dlatego bardzo istotne jest wczesne wykrycie przyczyny dolegliwości. Kiedy mamy bóle kręgosłupa, które trwają dłużej niż kilka dni lub dolegliwości, które cyklicznie nawracają, niezbędna jest precyzyjna diagnostyka kręgosłupa.
W przeciwnym przypadku dyskopatia może przerodzić się w przewlekłą chorobę kręgosłupa, powodującą patologiczne, strukturalne zmiany krążków międzykręgowych. Wtedy leczenie jest trudne, długotrwałe i często konieczna jest operacja kręgosłupa.
Przyczyna dyskopatii – to przebyte urazy (nawet niewielkie), ale bardzo często nieodpowiednia eksploatacja kręgosłupa. Zarówno duże przeciążanie podczas pracy fizycznej jak i długotrwała praca statyczna (praca za biurkiem, samochodem) mogą być przyczyną pierwszych bólów czy stanów zapalnych, które później przerodzą się w dyskopatię. Efekt ten może dodatkowo potęgować nieodpowiedni tryb życia (otyłość, brak ruchu, itp).
Objawy dyskopatii mogą być różne i są one ściśle zależne od zmian patologicznych, występujących w obrębie krążka międzykręgowego. Występują w postaci:
- bólów miejscowych w obrębie kręgosłupa,
- bólów promieniujących (zaburzenia czucia powierzchniowego, drętwienie, mrowienie),
- podrażnień nerwów (rwa kulszowa | rwa barkowa).
- niedowłady, osłabienie siły mięśniowej w kończynie
 Często dyskopatia objawia się bardzo silnym bólem (stanem zapalnym ostrym), wtedy w pierwszym okresie niemal niemożliwe jest poruszania się. Jeśli objaw dotyczy odcinka lędźwiowego, często sylwetka w obrębie tego odcinka skręca się. Widoczne jest boczne „przesuniecie” miednicy względem kręgosłupa. Jest to reakcja obronna naszego układu mięśniowego przed dalszym podrażnieniem.
Często dyskopatia objawia się bardzo silnym bólem (stanem zapalnym ostrym), wtedy w pierwszym okresie niemal niemożliwe jest poruszania się. Jeśli objaw dotyczy odcinka lędźwiowego, często sylwetka w obrębie tego odcinka skręca się. Widoczne jest boczne „przesuniecie” miednicy względem kręgosłupa. Jest to reakcja obronna naszego układu mięśniowego przed dalszym podrażnieniem.
Jednak dużo częściej stan choroby nie przebiega ostro. Ból o niewielkim nawet stopniu nasilenia może być już znakiem alarmującym o uszkodzeniu w obrębie kręgosłupa.
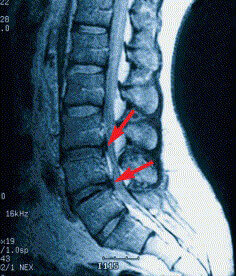
W celu pełnego zdiagnozowania dyskopatii należy wykonać badania, które jak zaawansowana jest choroba. W tym celu zaleca się wykonanie RTG kręgosłupa w projekcji przednio – tylnej oraz bocznej. Jednak najlepszym badaniem obrazowym jest rezonans magnetyczny, który szczegółowo uwidacznia nam obraz uszkodzonych struktur. Bardzo ważne jest badanie kliniczne przeprowadzone w gabinecie, które określa stopień zaburzeń czynnościowych, decyduje o formie leczenia i prognozuje rokowania terapii.
Zaawansowana dyskopatia prowadzi do wypuklin, przepuklin krążka międzykręgowego.
Więcej informacji o przepuklina krążka międzykręgowego.
W około 90% przypadków dyskopatię można leczyć nieoperacyjnie poprzez leczenie zachowawcze – rehabilitację. Szczegółowa diagnostyka kliniczna, precyzyjnie określona terapia i konsekwentnie realizowana rehabilitacja przynosi trwałe efekty.
W sytuacji, gdy leczenie zachowawcze nie pomaga można zastosować leczenie chirurgiczne.
Należy wystrzygać się ogólnodostępnych porad, ćwiczeń i innych które łatwo można znaleźć w internecie. Przestrzegamy przed tzw. „metodami cud” typu nastawianie, wciskanie dysków itp., które mają krążek „nastawić”. Przeczytaj – Nastawianie dysków – prawda i mity.
Należy również pamiętać, że nie ma uniwersalnych metod leczenia dyskopatii. Terapia musi być dobrana indywidualnie i bardzo rzetelnie prowadzona na każdym etapie choroby.
Rehabilitacja dyskopatii w Rehmedis.
Nasza placówka specjalizuje się w kompleksowym i przede wszystkim skutecznym leczeniu dyskopatii.
 Procedury leczenia dzielimy na trzy etapy:
Procedury leczenia dzielimy na trzy etapy:
- Rozpoznanie – szczegółowa diagnostyka lekarza, fizjoterapeuty, przygotowanie planu leczenia
- Likwidacja bólu, przywrócenie funkcjonalności – specjalistyczne postępowanie w skutecznej eliminacji bólu, przewrócenie pełnego zakresu ruchu w segmencie.
- Stabilizacja – indywidualne dopasowane ćwiczenia w celu zwiększenia stabilizacji aparatu mięśniowego, nauka i wdrożenie odpowiednich nawyków ergonomicznych, utrwalenie przywróconej funkcjonalności.
Warunkiem sukcesu rehabilitacji jest pełna współpraca pacjenta z zespołem naszej placówki. Dzięki temu efekty rehabilitacji widoczne są bardzo szybko a ryzyko nawrotu bólu niewielkie.
Leave a reply